
2024年4月1日、日本の医療界にとって歴史的な転換点となる日付を迎えました。「医師の働き方改革」が本格的に施行され、長きにわたり「当たり前」とされてきた医師の長時間労働に対して、ついに法的なメスが入ったのです。
これまで多くの医療機関では、医師の自己犠牲と長時間労働によって、24時間365日の救急医療や高度な地域医療が支えられてきました。しかし、過労死ラインを超える労働が常態化する中で、医師自身の健康被害や、疲労による医療過誤のリスクが限界に達していたことも事実です。
施行後も、現場では実務上の複雑な課題が浮き彫りになっています。「A・B・C水準ごとに異なる上限時間の管理」や「宿日直許可の取得と当直体制の維持」、「兼業・副業先を含めた労働時間の通算管理」など、遵守すべきルールは多岐にわたります。これらの制度を正確に把握し、いかに現場の運用に落とし込んでいくかが、各医療機関における経営課題となっています。
制度への対応を誤れば、労働基準法違反による罰則が科されるだけでなく、地域医療支援病院としての承認取り消しや、大学からの医師の引き揚げによる診療縮小など、病院経営の根幹を揺るがす事態に発展しかねません。本記事では、医師の働き方改革の全体像を改めて整理し、複雑な上限規制の仕組みや義務化された健康確保措置について解説します。
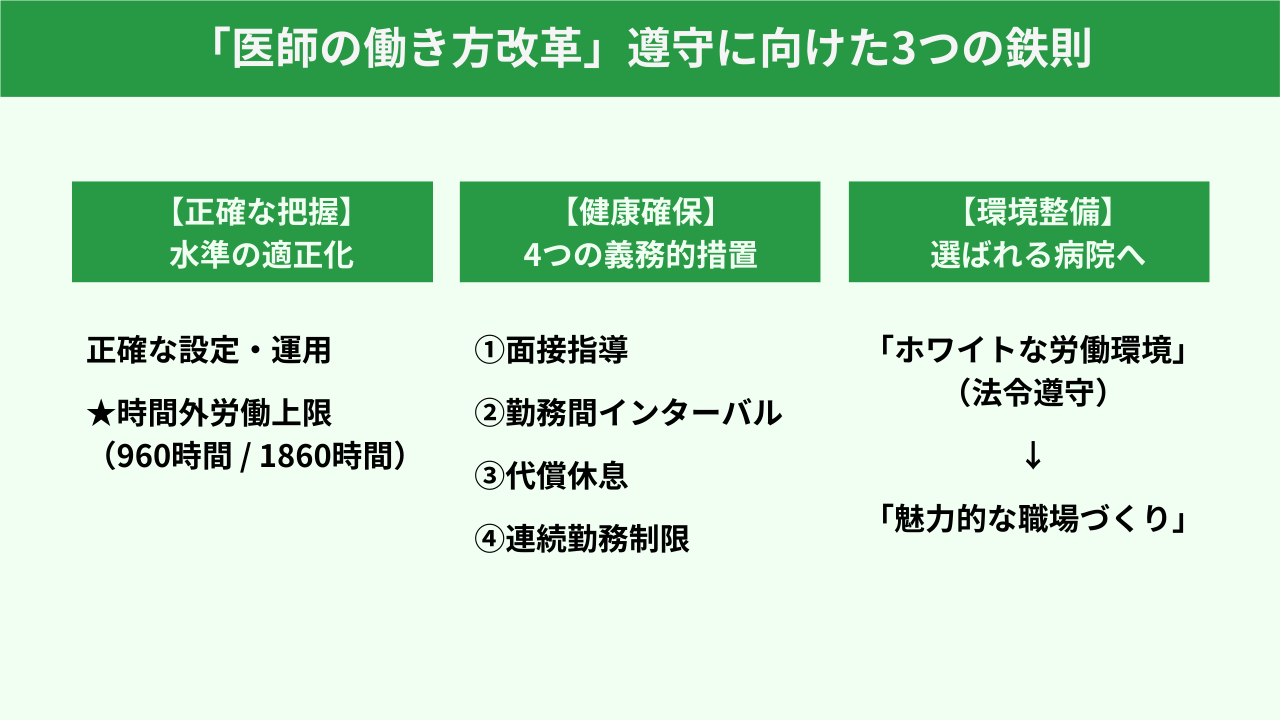
今回の改革により、医師に対しても時間外労働の上限規制が完全施行されました。各医療機関は、以下の3つのポイントを前提とした運用が義務付けられています。
一律の規制ではなく、病院の機能や役割に応じて3つの「水準」が設定されています。
| 水準 | 主な対象 | 年間上限(休日含む) | 特徴 |
| A水準 | 全ての医師(原則) | 960時間 | 月100時間未満の遵守が必須 |
| B水準 | 救急や地域医療を担う病院 | 1860時間 | 都道府県知事の指定が必要 |
| C水準 | 研修医・高度技術修得医 | 1860時間 | 集中的な教育機関に適用 |
※ 副業・兼業先との合算管理
アルバイト先での労働時間も含めて上限を管理する義務があり、自己申告に基づく正確な把握が運用の鍵となります。
上限緩和を受ける代わりに、以下の措置が厳格に義務化されています。
制度の形骸化は、単なる罰則以上の打撃を病院経営に与えます。
医師の引き揚げと採用難
大学医局は派遣先の労働環境を厳格に評価しています。コンプライアンス欠如と見なされれば、派遣中止による診療科閉鎖や、ワークライフバランスを重視する若手医師の敬遠を招き、病院存続の危機に直結します。
医師の働き方改革を「制限」ではなく、優秀な人材を惹きつける「ブランディング」の機会と捉え直すことが重要です。以下に、先行して成果を上げている医療機関の事例を踏まえた具体的な施策を提案します。
単に事務作業を振るだけでなく、医師が「医業」に専念できる環境をどれだけ徹底できるかが鍵です。
勤務間インターバルを義務としてこなすのではなく、「医師の健康を守る病院」としての姿勢を明確にします。
ITツールの導入は、勤怠管理のためだけでなく「医師のストレスを減らす」ために投資します。
適切な医療の提供を継続するためには、日々の教育研究を欠かすことはできません。しかし、現実には診療リソースとの兼ね合いからその時間の確保が課題となる場面も少なくありません。このボトルネックを解消し、C水準(研修医・専攻医等)の医師が上限規制の中でも着実にキャリアを形成できる環境を作るため、以下の3つの施策を提案します。
具体的施策
「特定の時間に全員が物理的に集まる」という制約を排除することで、拘束時間を劇的に削減します。
具体的施策
医師の時間を圧迫する事務作業を専門スタッフに任せ、さらに研究支援を強化することで、キャリアアップに必要な時間を生み出します。
「選ばれる」ポイント
若手医師にとって最大の不安は、労働制限によって「専門医取得や論文執筆に必要な時間が削られること」です。他職種のスタッフが業務を引き受け、医師が教育・研究に専念できる環境を整えることは、スキルアップを目指す医師にとって大きな魅力になります。
具体的施策
現場での混乱を避けるため、何が「労働」で何が「自己研鑽」かを客観的に判定するルールを確立します。
「選ばれる」ポイント
労働時間の適正管理は、医師のバーンアウト(燃え尽き)を防ぐだけでなく、病院としての法令遵守姿勢を内外に示すことになります。「自身の学びが正当に評価され、かつ過剰な労働は抑制される」という心理的安全性の高い環境は、長期的なキャリア形成を望む若手医師に選ばれる決定的な要因となります。
医師の働き方改革は、単なる労働時間の上限規制ではありません。日本の医療が抱えてきた「医師の自己犠牲に依存する構造」からの脱却を目指す、国家的なプロジェクトです。
A水準・B水準・C水準の適切な選択と管理、追加的健康確保措置の確実な履行、そしてタスク・シフティングやICT活用による生産性の向上。これらは一朝一夕に実現できるものではありません。しかし、真摯に取り組むことは、医師を守るだけでなく、医療事故を防ぎ、患者さんに安全で質の高い医療を提供し続けることに直結します。
この変革期に「医師を最も大切にする環境」を構築できた病院には、全国から志の高い医師が集まることに繋がります。対策を「コスト」と捉えるか、「持続可能な経営への投資」と捉えるか。その判断が、数年後の病院の姿を決定づけることになります。
制度への対応に不安を感じる場合は、決して自院だけで抱え込まず、医療経営に精通した外部パートナーや専門家の支援を仰ぎながら、着実に対策を進めていきましょう。持続可能な医療提供体制の構築に向けて、今こそ変革の一歩を踏み出す時です。
この記事を書いた人
SOGOソリューションズ編集部
SOGOソリューションズは、総合メディカル株式会社が提供する医療機関向けのサービスです。当コラムでは、医療現場の知見を活かし、病院経営に役立つ実践的なノウハウや最新情報をお届けします。
© SOGO MEDICAL CO., LTD. All Rights Reserved.